整形外科
総合せき損センター整形外科は、整形外科領域の多くの運動器疾患のなかでも脊椎・脊髄外科領域を専門としており、頚椎から仙椎までの全ての背骨とそれにかかわる神経を治療対象としています。開院以来の脊椎・脊髄疾患の手術は25000例以上で、最近の年間手術症例は脊椎・ 脊髄のみで750例以上を行っています。
なかでも中心となる疾患は脊髄損傷で、急性期の手術・全身管理からリハビリテーション、慢性期にはリハビリテーションに加えて、自宅・社会復帰、復学などへの協力を一貫して行っています。
治療においては整形外科医をはじめ、泌尿器医・内科医・麻酔科医・看護師・理学療法士・作業療法士の医療スタッフ及びケースワーカーが共同で行っています。また、退院後の自宅改造や福祉機器導入のお手伝いを医用工学研究室がおこなっています。
外傷以外の脊椎疾患では、
- 椎間板ヘルニアや脊柱管狭窄症
- 脊椎症性脊髄症などの変性疾患
- 脊椎の腫瘍・感染
- 脊柱変性などにともなう腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 腰椎変性すべり症
- 腰椎分離症および分離すべり症
- 頚椎椎間板ヘルニア
- 頚椎症性脊髄症
- 頚椎症性神経根症
- 後縦靭帯骨化症
- 黄色靭帯骨化症脊髄腫瘍(硬膜内腫瘍、硬膜外腫瘍、髄内腫瘍、馬尾腫瘍)
- 脊椎腫瘍
- 脊柱管内腫瘍類似病変
- 脊髄空洞症
- 特発性側弯症
- 脊椎先天奇形
- 成人変性側弯症および後弯症
- 感染性脊椎炎
- 脊椎カリエス
- リウマチによる脊椎病変
- 骨粗鬆性脊椎骨折による神経障害および脊柱変形
- 脊椎病変
などの手術も積極的におこなっております。
整形外科医は13名が在籍し、常勤医は全て整形外科専門医、日本脊椎脊髄病学会会員です。
5名の日本脊椎脊髄病学会指導医がおり、高度な脊椎・脊髄外科を修練しています。
また国内外からの短期・長期の留学生、日本脊椎脊髄病学会のクリニカルフェローも受け入れております。
担当医
-
院長
前田 健
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 脊椎脊髄外科専門医
- 脊椎脊髄外科指導医
- 日本脊髄障害医学会理事
- 九州大学整形外科臨床教授

院長 前田健 -
副院長
河野 修
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 脊椎脊髄外科専門医
- 脊椎脊髄外科指導医

副院長 河野修 -
整形外科部長
幸 博和
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 脊椎脊髄外科専門医

整形外科部長 幸博和 -
第二整形外科部長
益田 宗彰
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 脊椎脊髄外科専門医
- 脊椎脊髄外科指導医
- 麻酔科標榜医

第二整形外科部長 益田宗彰 -
第三整形外科部長/リハビリテーション科部長
久保田 健介
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 脊椎脊髄外科指導医

第三整形外科部長/リハビリテーション科部長 久保田健介 -
整形外科副部長
畑 和宏
- 日本整形外科学会専門医

整形外科副部長 畑和宏 -
整形外科副部長
入江 桃
- 日本整形外科学会専門医

整形外科副部長 入江桃 -
整形外科医師
甲斐 一広
- 日本整形外科学会専門医
- 日本整形外科学会認定リウマチ医

整形外科医師 甲斐一広 -
整形外科医師
黒石 聖
- 日本整形外科学会専門医

整形外科医師 黒石聖 -
整形外科医師
室谷 和弘
- 日本整形外科学会専門医

整形外科医師 室谷和弘 -
整形外科医師
小野 玄太郎
- 日本整形外科学会専門医

整形外科医師 小野玄太郎 -
整形外科医師
萩原 秀祐
- 日本整形外科学会専門医

整形外科医師 萩原秀祐 -
整形外科医師
北出 一季
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医

整形外科医師 北出一季
先進的な取り組み
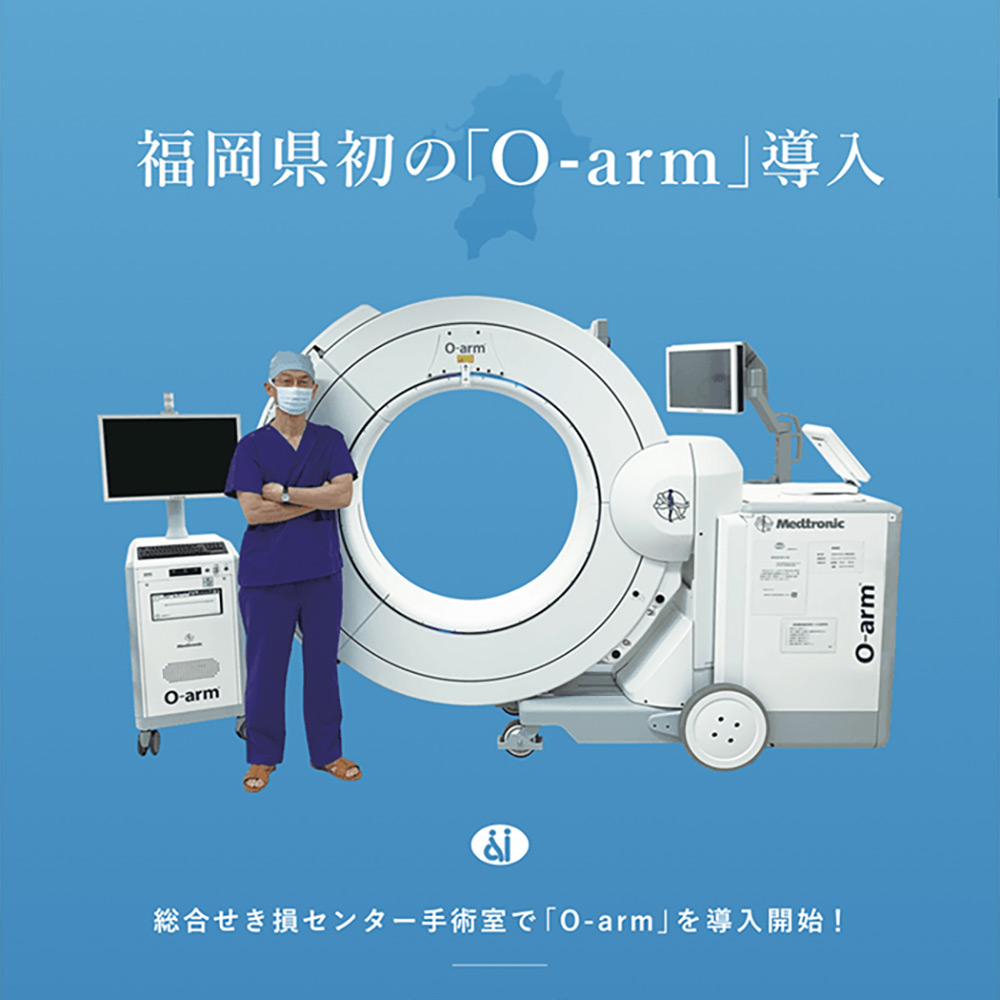
当センターでは、特発性側弯症や成人脊柱変形の手術は、O-armナビゲーションシステムを用いて行っております。本システムにより、正確なスクリュー挿入が可能となり、安全で矯正効果の高い手術が可能となりました。
O-armは米国Medtronic社の最先端の手術支援装置です。中本博雄氏(福岡市の会社経営者)から多額なご寄付をいただき、令和元年5月に導入することができました。中本氏のご厚意により、最先端の治療を多くの患者さんにお届けできることをうれしく思います。
尚、脊柱変形の手術では、スクリュー挿入や変形を矯正する際に、脊髄神経に影響が及び麻痺を生じるリスクがあります。当院では、手術中に随時、頭蓋骨から脳を刺激し、四肢の筋肉への神経伝達が問題なくできていることを確認しながら手術を行っています。担当する検査技師3名は、いずれも臨床神経生理学会の術中脳脊髄モニタリング認定技術師であり、十分な知識と経験を有しています。同一施設で複数の有資格者が在籍する施設の中では当院が最多となっており、より安全な手術を目指しております(令和2年4月1日現在)。脊柱変形手術の経験が豊富な医師、看護師、検査技師、放射線技師が協力し、最先端医療機器を用いながら、安全で正確な手術を心がけています。
また、これまで十分な治療がなされてこなかった成人脊柱変形の保存的治療に関しても、先進的な取り組みを行っています。福岡県から平成29年より研究助成をいただき、株式会社有薗製作所、九州大学とともに、3Dデジタル技術を応用した3Dプリンタコルセットを開発してまいりました。高度の脊柱変形のため、既存のコルセットでは装着が困難だった患者さんに装着感の高いコルセットを作成し、日常生活レベルを向上させることに成功しています。
脊柱変形治療は医療技術の発達により、過去10年で目覚ましい進歩を遂げています。当院も脊椎脊髄の専門病院として保存療法から手術療法まで先進的な取り組みを行っておりますので、脊柱変形でお困りの患者さんは是非ご相談ください。